Gruźlica – objawy, przyczyny i leczenie gruźlicy
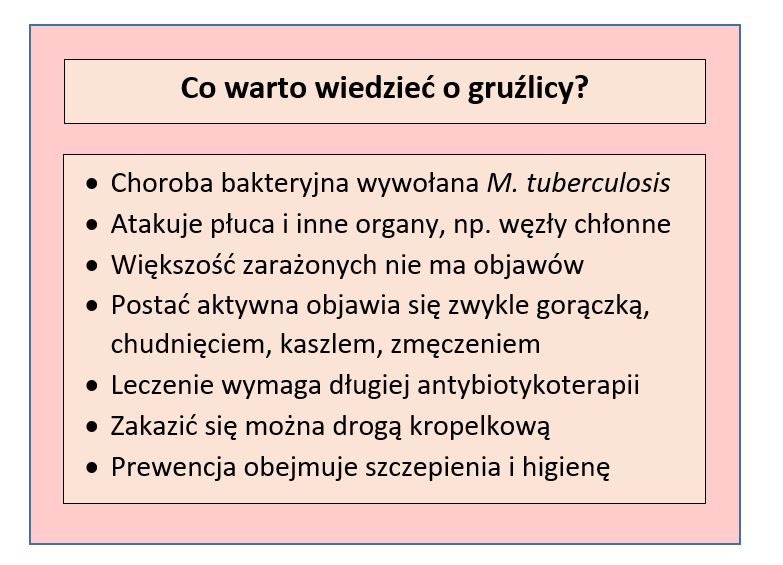
Gruźlica kojarzy się z chorobą naszych dziadków, czasów biedy i niedożywienia. W rzeczywistości ta groźna infekcja dróg oddechowych wciąż ma się całkiem dobrze i zagraża nawet społeczeństwom wysoko rozwiniętym. Według danych amerykańskiego CDC w 2018 r. na całym świecie zarażonych było 1,7 miliarda ludzi! Gdzie i jak można się gruźlicą zarazić i co należy wiedzieć o jej przebiegu?
Większości z nas gruźlica kojarzy się z niezwykle silnym i wyczerpującym kaszlem. Faktycznie, ta bakteryjna infekcja najczęściej atakuje płuca, ale nie jedynie – w przeważającej części przypadków nie daje żadnych symptomów, a mimo to może zabijać.
Historia gruźlicy
Chorobę wywołuje bakteria Mycobacterium tuberculosis, zwana też po prostu prątkiem gruźlicy. Zdaniem naukowców jej przodkowie pojawili się na Ziemi już przed 150 milionami lat, a przed 3 milionami lat wczesne postacie prątków atakowały już małpoludy zamieszkujące wówczas Afrykę. Gruźlica, jaką znamy dzisiaj, najprawdopodobniej rozwinęła się przed 20-15 tysiącami lat. Typowe dla niej deformacje wykazują mumie egipskie, a pierwsze wzmianki o infekcji pojawiają się już w starożytnych chińskich manuskryptach. W II w. n.e. chorobę dość trafnie opisał rzymski lekarz Galen.
W VIII w. gruźlica była rozpowszechniona w całej Europie – zaczęto wówczas wierzyć, że tylko dotyk królewskiej dłoni może ją wyleczyć. Przekonanie to utrzymywało się aż do XVIII w., mimo że równocześnie podejmowano próby terapii polegające na usuwaniu zajętych węzłów chłonnych.
W XVIII w. na Starym Kontynencie rozpętała się prawdziwa epidemia gruźlicy. Na każdych 100 tys. ludzi zmarło aż 900, i to przeważnie w młodym wieku. Nie pomogła rewolucja industrialna, która tylko pogorszyła warunki życia niektórych klas. Na początku XIX w. szacowano, że gruźlica odpowiedzialna jest za co czwarty zgon w Europie i Ameryce Północnej.
Przełomem w leczeniu choroby stało się odkrycie Roberta Kocha, który w 1882 r. zidentyfikował patogen odpowiedzialny za gruźlicę – za to dokonanie odznaczono go później Nagrodą Nobla w dziedzinie medycyny. W 1906 r. duet Calmette–Guérin przygotował na bazie prątków pobranych od krowy pierwszą szczepionkę, którą zaczęto podawać we Francji w 1921 r. Preparat jest w użyciu do dzisiaj.
Jak przebiega gruźlica? – objawy
Zarażenie prątkiem gruźlicy nie oznacza, że człowiek będzie chory. Pierwotna infekcja może pozostać całkiem niezauważona lub dać kilkudniowe objawy podobne grypie, z kaszlem, zmęczeniem i lekko podwyższoną temperaturą. W ogromnej większości przypadków po tej fazie choroba pozostaje uśpiona i nie daje o sobie znać, mimo że bakteria pozostaje w tkankach. Z chwilą, gdy system odpornościowy nie jest w stanie utrzymać prątków pod kontrolą, dochodzi do rozwoju aktywnej gruźlicy, zazwyczaj z zajęciem płuc. Faza ta może nastąpić bezpośrednio po inicjalnym zakażeniu, ale częściej pojawia się dopiero po upływie miesięcy, a nawet lat.
W przypadku aktywnej gruźlicy dominującym symptomem jest silny kaszel, który trwa ponad 3 tygodnie. Pacjent może odkaszliwać flegmę lub krew, narzeka też zwykle na ból w klatce piersiowej. Zazwyczaj pojawia się gorączka z zimnicą, nocne poty i utrata apetytu. Z czasem chory zaczyna chudnąć, czuje się nieustannie zmęczony i apatyczny.
Te ogólne symptomy mogą pojawiać się bez kaszlu, jeśli prątek gruźlicy zaatakuje inny organ. Wówczas dodatkowe objawy mogą obejmować ból w okolicy zainfekowanego narządu – najczęściej są to nerki, wątroba, płyn wokół rdzenia kręgowego, mięsień sercowy genitalia, węzły chłonne, kości i stawy. Czasami gruźlica atakuje również skórę lub ściany naczyń krwionośnych.

Możliwe komplikacje gruźlicy
Gruźlica nie jest infekcją, którą przechodzi się jak katar czy grypę. Podstępna choroba towarzyszy ludziom przez dłuższy czas i może siać znaczne spustoszenie w organizmie. Szczególnie narażeni są:
- niemowlęta, małe dzieci oraz seniorzy;
- pacjenci, u których leczenie rozpoczęto ze znacznym opóźnieniem;
- osoby o wyraźnie osłabionej odporności, np. zakażone wirusem HIV.
W przeciwieństwie do powszechnego wyobrażenia u zdrowych dorosłych osób gruźlica może mieć łagodny przebieg. Często nawraca falami, po których następują epizody uspokojenia symptomów. Nieleczona w momentach osłabienia może jednak gwałtownie się rozprzestrzeniać. Dochodzi wówczas do zniszczenia tkanki płuc i poważnych zaburzeń oddychania – niektórzy chorzy wymagają wręcz mechanicznej wentylacji. Poza tym obserwuje się takie komplikacje jak uszkodzenie zwoju współczulnego, gruźlicze zapalenie opon mózgowych, rozwój ropniaków w jamach ciała oraz amyloidozę wtórną.
Jeszcze w XIX wieku, 80% osób, które rozwinęły aktywną postać gruźlicy umierało. Dziś, dzięki rozwojowi medycyny, statystyki są znacznie lepsze, ale nieleczona choroba nadal bywa śmiertelna.
Leczenie gruźlicy
Pacjenci zgłaszający się do lekarza z symptomami mogącymi wskazywać na gruźlicę w pierwszej kolejności zostaną poddani badaniu stetoskopem oraz kontroli wielkości węzłów chłonnych. Jeśli podejrzenia wydadzą się uzasadnione, pacjent będzie poddany badaniom krwi lub testom skórnym. Przy objawach kaszlowych zwykle zleca się również rentgen płuc, a czasami i posiew flegmy. W uzasadnionych przypadkach wykonuje się także punkcję lędźwiową i badanie płynu mózgowo-rdzeniowego.
W przypadku,gdy testy na obecność prątka gruźlicy w organizmie będą pozytywne, dobierana jest adekwatna terapia. Pacjenci z nieaktywną formą choroby otrzymują często terapię izoniazydem (antybiotykiem), która może trwać nawet 6-9 miesięcy.
Leczenie aktywnej gruźlicy polega na podawaniu kombinacji nawet czterech antybiotyków i może trwać aż 12 miesięcy. Bardzo istotne jest dokończenie terapii, gdyż w przypadku niedoleczenia gruźlica chętnie powraca. Skutki uboczne związane z antybiotykoterapią są obserwowane, ale rzadko bywają poważne. Pacjent z reguły zaczyna czuć się lepiej po kilku tygodniach.
Niestety, coraz częściej mówi się o gruźlicy wielolekoopornej (MDR-TB). Jest ona wynikiem uodpornienia się prątków na najczęściej stosowane antybiotyki, zazwyczaj wskutek nieprzeprowadzonych do końca terapii. Ta postać choroby jest szczególnie niebezpieczna, a jej leczenie często trwa ponad 2 lata i wiąże się ze znacznie poważniejszymi skutkami ubocznymi.
Jak można zarazić się gruźlicą? Prewencja i szczepienia
Osoby z nieaktywną formą gruźlicy nie zarażają innych. Z chwilą, gdy choroba się uaktywni, pacjent stwarza zagrożenie dla otoczenia i powinien zostać odizolowany. Ryzyko mija zwykle po 2-3 tygodniach od rozpoczęcia antybiotykoterapii. Największe zagrożenie stwarza kaszel, w ramach którego prątki wraz z drobinkami śliny rozprzestrzeniają się w powietrzu.
Niestety, mało kto z nas jest w stanie stwierdzić „na oko”, kto w otoczeniu może mieć gruźlicę. Długotrwale i intensywnie kaszlące osoby warto jednak omijać łukiem. Poza tym podstawowa prewencja obejmuje oczywiście regularne mycie rąk po powrocie z miejsc publicznych, zwłaszcza placówek służby zdrowia. Zaleca się również wentylowanie i częste wietrzenie pomieszczeń, w których przebywa więcej osób oraz korzystanie ze światła dziennego w miarę możliwości – promieniowanie UV zabija bowiem prątki TB.
Najważniejszą formą prewencji są jednak szczepienia. W Polsce od 1955 r. są one obowiązkowe. Każdy noworodek otrzymuje szczepionkę BCG przed wypisaniem ze szpitala położniczego. Lek podawany jest śródskórnie i nie wywołuje poważnych skutków ubocznych – odczyny ustępują zwykle samodzielnie. Szczepionki nie podaje się jednak dzieciom rodziców zakażonych wirusem HIV, matek chorych na gruźlicę oraz osobom z niedoborami immunologicznymi.
Uwaga: Szczepionka BCG nie gwarantuje, że człowiek nie zachoruje na gruźlicę, ale chroni przed najcięższymi postaciami choroby. Oficjalne dane mówią, że zmniejsza ryzyko rozwoju aktywnej gruźlicy o 50%.

Gruźlica w XXI wieku
Mimo, że szczepienia pozwoliły zredukować zagrożenie gruźlicą w skali globalnej, choroba wciąż zabija. W roku 2020 na świecie odnotowano 600 przypadków zgonów z jej powodu. Niepokojący jest fakt, że jest to 14% wzrost śmiertelności w stosunku do roku 2019.
Jak wygląda ten problem w Europie? W 2021 r. na naszym kontynencie zgłoszono 166 tysięcy przypadków nowych zachorowań i nawrotów choroby. W wielu krajach od 2020 r. odnotowuje się wzrost przypadków gruźlicy, zwłaszcza wariantu odpornego na leki.
Z danych Instytutu Zdrowia Publicznego wynika, że w Polsce w 2019 r. zarejestrowano ponad 5 tysięcy zachorować na gruźlicę – jesteśmy pod tym względem w tyle za Niemcami czy Czechami, choć krajowa zachorowalność konsekwentnie spada. Najbardziej ryzykownymi krajami w Europie są obecnie Rumunia, Łotwa, Litwa, Estonia i Portugalia, ale i tu zagrożenie infekcją nie jest przesadnie wysokie. Więcej obaw do niepokoju powinni mieć ludzie podróżujący do Bangladeszu, Chin, Demokratycznej Republiki Kongo, Indii, Indonezji i Nigerii – to właśnie w tych krajach znajduje się bowiem największa liczba gruźlików na świecie!
- „The history of tuberculosis: from the first historical records to the isolation of Koch's bacillus” I. Barberis i in., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5432783/, 18/05/2023;
- “Tuberculosis Symptoms and Diagnosis” American Lung Association, https://www.lung.org/lung-health-diseases/lung-disease-lookup/tuberculosis/symptoms-diagnosis, 18/05/2023;
- “Tuberculosis” Rotimi Adigun, Rahulkumar Singh, https://www.ncbi.nlm.nih.gov/books/NBK441916/, 18/05/2023;
- “WHO's Global Tuberculosis Report 2022” Sanjeet Bagcchi, https://www.thelancet.com/journals/lanmic/article/PIIS2666-5247(22)00359-7/fulltext, 18/05/2023;
- “Tuberculosis” CDC, https://www.cdc.gov/globalhealth/newsroom/topics/tb/index.html, 18/05/2023;
- “Tuberculosis surveillance and monitoring in Europe 2022 – 2020 data” WHO, https://www.who.int/europe/publications/i/item/9789289057820, 18/05/2023;
- “Czy gruźlica zagraża wciąż zdrowiu publicznemu?” Kinga Nowak, https://izp.wnz.cm.uj.edu.pl/pl/blog/czy-gruzlica-zagraza-wciaz-zdrowiu-publicznemu/, 18/05/2023;