Różyczka – objawy, przyczyny i leczenie różyczki
O różyczce przed kilkoma dekadami było bardzo głośno – całe pokolenia dzieci przechodziły ją bowiem falami. Od czasu wprowadzenia obowiązkowego szczepienia niemowląt ryzyko zachorowania drastycznie się obniżyło. Mimo wszystko Polska jest na pierwszym miejscu w rankingu krajów europejskich, gdzie wciąż pojawia się różyczka, głównie przy tym wśród dorosłych.
Różyczkę wywołuje wirus zwany Rubivirus, będący de facto jedynym w swoim rodzaju. Wyizolowany po raz pierwszy w 1962 r., posiada genom w postaci pojedynczej nici RNA. Obecnie rozpowszechniony jest na całym świecie, choć w krajach cywilizowanych od czasu masowych szczepień wprowadzonych w latach 70-tych ubiegłego stulecia jego występowanie obniżyło się do marginalnych liczb. Najwyższą liczbę zachorować odnotowuje się w regionie Afryki oraz Południowo-Wschodniej Azji, gdzie szczepionki są mało rozpowszechnione. Nawet w Japonii jednak w 2013 r. odnotowano epidemię różyczki z ponad 11 tysiącami zakażonych.
W Polsce w 1988 r. zaczęto szczepić dziewczynki w wieku 13 lat, zaś od 2004 r. wprowadzono obowiązkowe szczepienia dla obu płci podawane w formie szczepionki skojarzonej na różyczkę, świnkę i odrę. Obowiązujący obecnie program szczepień obejmuje podawanie dzieciom dwóch dawek: w wieku 13-15 miesięcy, a następnie 6 lat. W roku 2012 odnotowaliśmy zwiększone zachorowania na różyczkę u młodych mężczyzn w wieku do 39 lat, których minęły wspomniane wyżej szczepienia, początkowo oferowane tylko dziewczętom.
Objawy i przyczyny różyczki
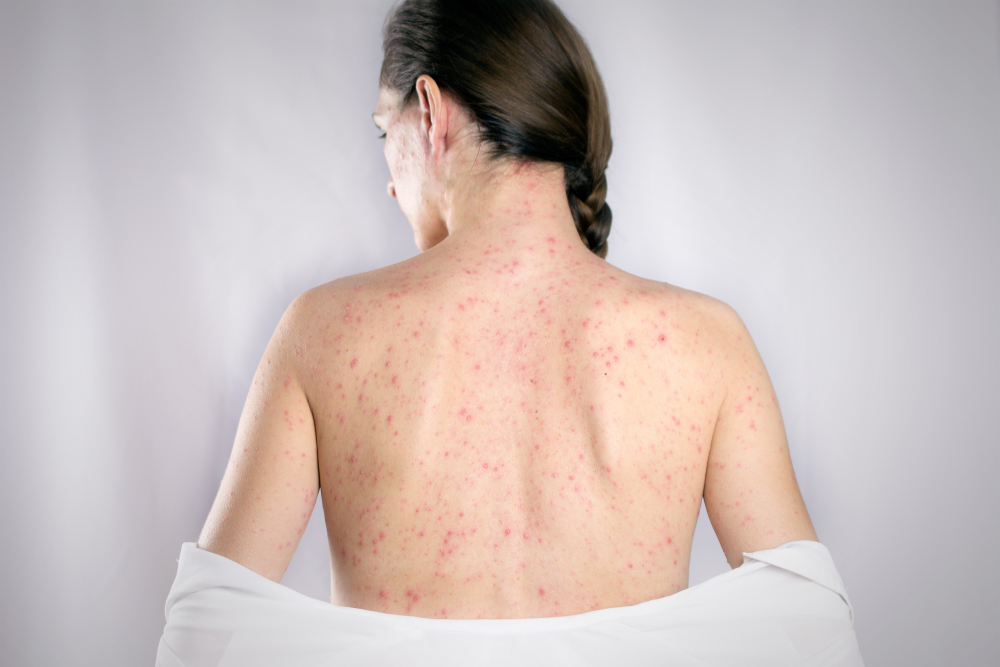
Ponieważ różyczka jest zakaźną chorobą wieku dziecięcego tradycyjnie dotyka przede wszystkim najmłodszych, którzy też przechodzą ją najłagodniej. Niektóre dzieci nie wykazują wręcz żadnych objawów, a najczęstsze symptomy obejmują przede wszystkim różową wysypkę, która pojawia się najpierw na twarzy, a potem rozlewa się po całym ciele. Zwykle mija przy tym sama w przeciągu 3 dni. Przed pojawieniem się wysypki obserwuje się ponadto często u dzieci takie niespecyficzne objawy jak:
- lekko podwyższona temperatura ciała (do 38 stopni C);
- bóle głowy i/lub generalnie złe samopoczucie; u kobiet również bóle stawów
- zaczerwienie białek oczu
- powiększone węzły chłonne u podstawy czaszki, na szyi lub pod uszami;
- katar i/lub kaszel.
- zaczerwienie białek oczu
Symptomy pojawiają się przy tym z reguły dopiero 2-3 tygodnie po ekspozycji na wirusa. U dorosłych różyczka jest stosunkowo rzadka, bowiem albo przechodzili ją już w dzieciństwie i nabyli dożywotnią odporność, albo też byli zawczasu szczepieni. Jeśli się jednak pojawia, jej objawy są podobne jak u dzieci, a nawet 25-50% przechodzi infekcję bezobjawowo. Częściej niż u nieletnich obserwuje się jednak bóle głowy, zaczerwienione oczy oraz złe samopoczucie. Powstaje więc pytanie po co więc szczepić, jeśli choroba nie jest wcale taka groźna?
Ważne:
Różyczka bywa mylona z odrą – obie te wirusowe choroby wieku dziecięcego wywołują wysypkę, katar, podwyższoną temperaturę. Wysypka z odry jest jednak bardziej czerwona i pojawia się nawet w ustach, gorączka może sięgać nawet 40 stopni C, zaś powikłania są znacznie częstsze i groźniejsze.

Komplikacje związane z różyczką
Najczęstszym powikłaniem przebytej różyczki jest artretyzm, czyli zapalenie stawów. Pojawia się on nawet u 70% wszystkich kobiet, które przeszły infekcję, choć związek ten często nie jest wcale kojarzony. Mężczyźni nie wykazują tej samej skłonności, ale w rzadkich wypadkach u obu płci obserwuje się takie komplikacje jak zapalenia mózgu i zaburzenia krzepnięcia krwi.
Największym problemem związanym z różyczką i powodem, dla której wprowadzono powszechny system szczepień obowiązkowych przeciw Rubivirusowi jest niebezpieczeństwo, jakie infekcja stwarza dla ciężarnych. Jeśli kobieta zarazi się bowiem różyczką będąc w ciąży podlega wysokiemu ryzyku poronienia lub martwego urodzenia. Jeśli mimo wszystko dziecko urodzi się żywe może cierpieć na tzw. wrodzoną różyczkę, której konsekwencje są poważne i obejmują:
- wady wrodzone serca – zwłaszcza zwężenie pnia płucnego lub przetrwały przewód tętniczy;
- utratę słuchu i wzroku, a także zaćmę w oku;
- niepełnosprawność umysłową;
- niską masę urodzeniową;
- uszkodzenia wątroby lub śledziony.
Rzadziej z różyczką wrodzoną łączą się również takie problemy jak zapalenie płuc czy nienaturalnie mała głowa, zaś w późniejszym wieku także cukrzyca typu I, autyzm czy schizofrenia.
Najpoważniejsze konsekwencje dotyczą przy tym płodów, których matki zostały zakażone wirusem w pierwszym trymestrze ciąży. Kontakt z różyczką po 20 tygodniu ciąży jest rzadko kiedy niebezpieczny. Niestety, nie dysponujemy żadnymi lekami na różyczkę wrodzoną, więc wszystkie kobiety, które w dzieciństwie nie przechodziły różyczki lub nie były na nią szczepione powinny zaszczepić się przed planowanym poczęciem. Dla pewności wykonuje się badania krwi określające poziom przeciwciał w organizmie ciężarnej. Obecność przeciwciał IgM świadczy o aktywnej infekcji, podczas gdy wykrycie przeciwciał typu IgG oznacza, że dana osoba była szczepiona lub przechodziła różyczkę w przeszłości.
Domowe sposoby leczenia różyczki
Jak większość infekcji wirusowych, różyczka ma tendencję do samoczynnego ustępowania bez żadnych poważnych konsekwencji. Domowe leczenie zachowawcze jest więc najczęściej sugerowaną metodą radzenia sobie z infekcją. Odpoczynek w domowym zaciszu bywa jedyną potrzebną interwencją, choć niektóre przypadki wymagają również podania leków przeciwgorączkowych np. aspiryny (tylko osobom powyżej 16 roku życia), ibuprofenu lub paracetamolu. Dla dobra szerszego społeczeństwa chorych powinno się odizolować na okres do 7 dni po ustaniu wysypki, a ponadto wskazane jest poinformowanie żłobka, przedszkola, szkoły czy zakładu pracy o potencjalnym źródle zakażenia.
Jak bardzo zakaźna jest różyczka?
Klasyczną infekcją różyczki zarażamy się drogo powietrzą po kontakcie ze śliną chorego, najczęściej w wyniku jego kaszlnięcia lub kichnięcia. Ponadto kobiety ciężarne mogą przekazywać wirusa płodowi, gdyż jest on w stanie pokonać barierę łożyska.
Niestety, okres, kiedy chory może szerzyć infekcję jest dość długi – od siedmiu dni przed pojawieniem się wysypki do tygodnia po jej ustaniu. Nie zawsze więc możemy mieć świadomość, że mieliśmy kontakt z potencjalnym źródłem wirusa. Zarażają przy tym także osoby przechodzące różyczkę bezobjawowo!
Kiedy należy udać się do lekarza?
W wielu źródłach poleca się każdorazową konsultację medyczną w przypadku podejrzenia różyczki i dziecka lub dorosłego. Nie jest ona co prawda wymagana z punktu widzenia leczenia, ale służy potwierdzeniu naszych obaw lub znalezieniu innej diagnozy. W przypadku dziewczynek informacja o przejściu infekcji powinna przy tym znaleźć się w dokumentacji medycznej.
Do lekarza bezwzględnie powinna natomiast zgłosić się każda kobieta ciężarna, która nie była szczepiona ani chora w dzieciństwie, a która miała styczność z chorym na różyczkę.
Kto nie może się szczepić na różyczkę?
W każdym społeczeństwie istnieje zawsze grupa osób, które nie mogą być poddawane szczepieniom. Zbiorowa odporność uzyskana przez masowe szczepienia i prowadząca do stłumienia ognisk choroby jest dla tej grupy jedyną szansą na zdrowie. Szczepieniom na różyczkę nie poddaje się przede wszystkim osobom uczulonym na składniki szczepionki, ciężarnym oraz pacjentom z HIV/AIDS, przyjmującym leki immunosupresyjne lub chemioterapeutyki. Ponadto przeciwwskazania do szczepienia obejmują ludzi, którzy niedawno poddani byli transfuzji krwi, mających problemy z krwawieniem i podskórnymi wylewami, a także wszystkich, którzy w ciągu ostatniego miesiąca przebyli gruźlicę lub byli szczepieni na coś innego.
Czemu szczepienia na różyczkę są takie ważne?
Obowiązujące współcześnie standardy obejmują podawanie dzieciom skojarzonej szczepionki MMR pokrywającej, jak już wspomnieliśmy, różyczkę, odrę i świnkę. Jest to szczepionka żywa, która budzie wśród wielu rodziców kontrowersje, ponieważ odczyny poszczepienne bywają po niej wyraźniejsze i dotkliwsze niż w przypadku preparatów inaktywowanych. Stąd też na fali ruchów anty-szczepionkowych coraz częściej pojawiają się apele, aby nie szczepić dzieci wcale lub odkładać szczepienia na później. Z wyjątkiem wspomnianych wyżej przypadków są to tezy nie tylko całkowicie bezzasadne, ale wręcz szkodliwe. Szczepionka MMR jest bowiem skuteczna, bezpieczna, rzadko wywołuje poważne skutki uboczne i nie wiąże się w żaden sposób z rozwojem autyzmu!
Co ważne, szczepionki nie można podać kobiecie ciężarnej, a niebezpieczne może być nawet poczęcie w czasie krótszym niż cztery tygodnie od szczepienia. Tylko szczepienia w dzieciństwie pozwalają więc skutecznie zapobiec dramatom związanym z różyczką wrodzoną. Rocznie na świecie wciąż odnotowuje się bowiem ponad 100 tysięcy przypadków noworodków zakażonych różyczką. W dobie powszechnych podróży wystarczy, żeby część rodziców przestała szczepić swoje dzieci, a problem może na nowo przybrać na sile!
- World Helath Organization; "Rubella"; https://www.who.int/news-room/fact-sheets/detail/rubella; 2021-05-21;
- A Facciolà i in.; "Perception of rubella risk in pregnancy: an epidemiological survey on a sample of pregnant women"; https://pubmed.ncbi.nlm.nih.gov/30994165/; 2021-05-21;
- Centers for Disease Control and Prevention; "MMR Vaccine Safety Studies"; https://www.cdc.gov/vaccinesafety/vaccines/mmr/mmr-studies.html; 2021-05-21;
- Nathaniel Lamber i in.; "Rubella"; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4514442/; 2021-05-21;
- Narodowy Instytut Zdrowia Publicznego; "Szczepionka przeciw różyczce"; https://szczepienia.pzh.gov.pl/szczepionki/rozyczka/; 2021-05-21;
- "BASIC RUBELLA RESEARCH LEADING TO IMPROVED RUBELLA VACCINES"; NIH GUIDE, Volume 22, Number 20, June 4, 1993;