wirus grypy
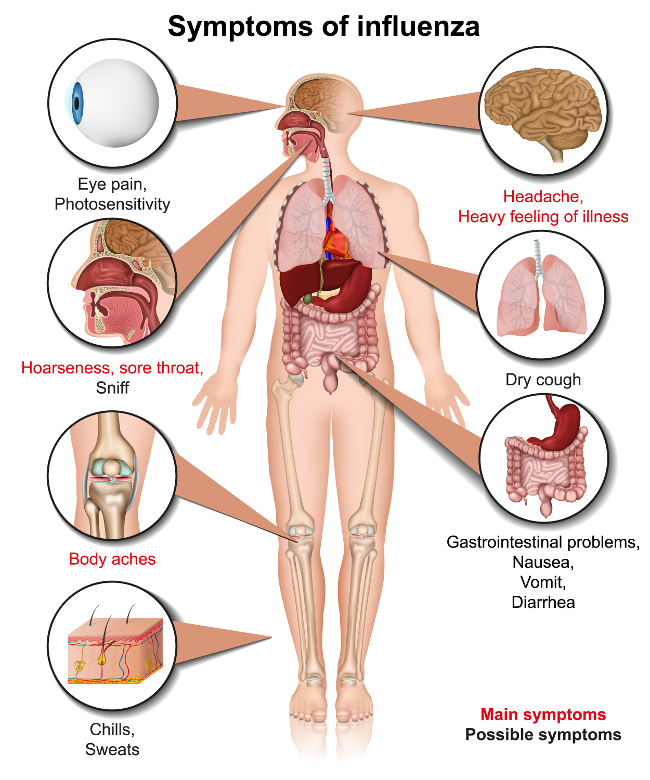
Wirus grypy (Influenzavirus, FLUV) – ogólna nazwa wirusów RNA z rodzaju Influenzavirus A (FLUAV; wirus grypy typu A), Influenzavirus B (FLUBV; wirus grypy typu B), Influenzavirus C (FLUCV; wirus grypy typu C) i Influenzavirus D (FLUDV; wirus grypy typu D), zaliczanych do rodziny ortomyksowirusów (Orthomyxoviridae) w rzędzie Articulavirales. Cechą charakterystyczną wirusów tych jest silny pleomorfizm (różnokształtność) wirionów, które mogą występować w formie kulistej (sferycznej) o średnicy 80-120 nm bądź nitkowatej o średnicy 80-100 nm i długości do 1000 nm. Rdzeń wirionu (pojedynczej cząstki wirusowej) stanowi 7-8 segmentów jednoniciowego RNA o ujemnej polarności (-ssRNA), z których każdy wraz ze ściśle związanymi nukleoproteinami (NP) i kompleksem polimerazy RNA zależnej od RNA, tworzy kompleks rybonukleoproteinowy (RNP). Rdzeń wirionu otacza płaszcz białkowy (kapsyd) zbudowany z białka macierzy (M1), które tworzą strukturę zwaną nukleokapsydem. Nukleokapsyd otoczony jest od zewnątrz przez dwuwarstwową osłonkę lipidową zawierającą na swej powierzchni wypustki zbudowane z glikoprotein, które stanowią główne antygeny powierzchniowe wirusa grypy – hemaglutyniny (HA) oraz neuraminidazy (NA). Wirus grypy charakteryzuje się właściwościami pneumotropowymi; jest odpowiedzialny za wywoływanie zakażeń dróg oddechowych u ptaków i ssaków, czyli grypy.
Cechy charakterystyczne wirusa grypy
Wirus grypy (Influenzavirus, FLUV) obejmuje swą nazwą kilka rodzajów wirusów zaliczanych do rodziny ortomyksowirusów (Orthomyxoviridae) w rzędzie Articulavirales (łac. articulata – segmentowany; -virales – końcówka oznaczająca rząd), czyli wirusów posiadających genom w postaci segmentowanego, jednoniciowego kwasu rybonukleinowego o ujemnej polarności (-ssRNA). Wiriony wirusa grypy cechuje pleomorfizm (różnokształtność); mogą przyjmować kształt kulisty o średnicy 80-120 nm lub nitkowaty o średnicy 80-100 nm i długości do 1000 nm. Rdzeń wirionu zawiera 7-8 segmentów RNA, z których każdy wraz z nukleoproteiną (NP) osłaniającą genom i niezbędnym w procesie replikacji kompleksem polimerazy RNA zależnej od RNA (RdRP) złożonym z trzech podjednostek białkowych (PB1, PB2, PA), tworzy kompleks rybonukleoproteinowy (RNP). Każdy segment RNA funkcjonuje jako odrębny gen kodujący wirusowe białka strukturalne (NP, RdRP, M1, M2, HA, NA) i niestrukturalne (NS1 regulujące procesy splicingu i translacji mRNA; NS2 uczestniczące w eksporcie RNP z jądra komórki gospodarza). Rdzeń otoczony jest przez helikalny kapsyd złożony z białka macierzy (M1), które prócz determinacji kształtu i rozmiaru wirionu, uczestniczy w składaniu i uwalnianiu potomnych cząstek wirusowych. Rdzeń wirionu wraz z kapsydem tworzą nukleokapsyd, który otoczony jest dwuwarstwową osłonką lipidową zawierającą glikoproteiny tworzące na jej powierzchni wypustki – hemaglutyninę (HA) i neuraminidazę (NA) (wirusy grypy typu A i B) bądź białko fuzyjne łączące funkcje hemaglutyniny i esterazy (HEF) (wirusy grypy typu C i D). Glikoproteiny osłonki pełnią rolę antygenów powierzchniowych; uczestniczą w adsorpcji wirusa do receptorów komórkowych i fuzji osłonki z błoną komórkową gospodarza oraz uwalnianiu potomnych cząstek wirusowych z zakażonych komórek.
Klasyfikacja wirusów grypy opiera się na różnicach antygenowych białek wchodzących w skład nukleokapsydu wirusa – nukleoproteiny (NP) i białka macierzy (M1), na podstawie których wyróżnia się ich cztery rodzaje – wirus grypy typu A (Influenzavirus A, FLUAV), wirus grypy typu B (Influenzavirus B, FLUBV), wirus grypy typu C (Influenzavirus C, FLUCV) i wirus grypy typu D (Influenzavirus D, FLUDV). Wirus grypy typu A, obecny u ludzi, innych ssaków (np. świń, koni) i ptaków, jest najbardziej zmiennym typem wirusa grypy. Obejmuje wiele różnorodnych szczepów wyróżnianych na podstawie budowy antygenów powierzchniowych, hemaglutyniny (18 podtypów; H1-H18) i neuraminidazy (11 podtypów; N1-N11). Wirus grypy typu A zakażający człowieka posiada trzy podtypy hemaglutyniny (H1, H2, H3) i dwa podtypy neuraminidazy (N1, N2) (np. hiszpanka A/H1N1; grypa azjatycka A/H2N2, grypa meksykańska A/H1N1). Duża zmienność wirusa grypy typu A, wynikająca głównie ze skoku antygenowego (ang. shift), czyli wymiany genów między różnymi szczepami wirusa, jest przyczyną licznych infekcji sezonowych, epidemii bądź pandemii grypy, np. pandemii hiszpanki (1918-1919), pandemii grypy azjatyckiej (1957-1958), pandemii grypy meksykańskiej (2009-2010). Wirus grypy typu B, występujący u ludzi i fok, cechuje się małą zmiennością antygenową; posiada jeden podtyp hemaglutyniny (HA) i jeden podtyp neuraminidazy (NA). Wirus ten wywołuje łagodne infekcje dróg oddechowych. Wirusy grypy typu C i D posiadają wyłącznie jeden rodzaj antygenu powierzchniowego (HEF); powodują łagodne infekcje ludzi i świń (FLUCV) oraz świń i bydła (FLUDV). Główną przyczyną zmienności wirusów grypy typu B, C i D jest zjawisko przesunięcia antygenowego (ang. drift), czyli punktowych mutacji zmieniających sekwencje aminokwasów budujących ich antygeny powierzchniowe; wirusy te nie posiadają potencjału (nie potencjały) epidemicznego.
Transmisja i namnażanie (replikacja) wirusa grypy
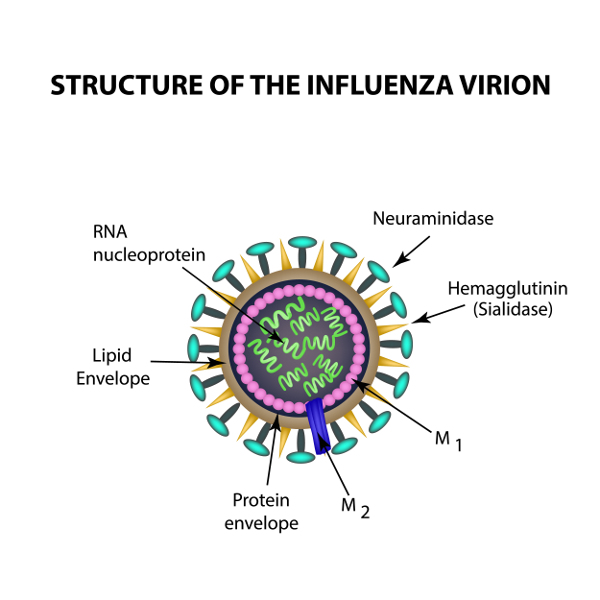
Wirus grypy jest wirusem pneumotropowym, odpowiedzialnym za wywoływanie zakażeń dróg oddechowych u ptaków i ssaków (w tym człowieka). Wirus grypy, głównie wirus grypy typu A odpowiedzialny za większość infekcji, rozprzestrzenia się drogą kropelkową poprzez kichanie, kaszel, rozmowę, bezpośredni kontakt z osobą zakażoną i przedmiotami mającymi styczność z wydzielinami osoby zakażonej (np. pościelą, ręcznikami, naczyniami, sztućcami). Źródłem infekcji wirusem grypy mogą być kontakt z zakażonymi lub martwymi zwierzętami, takimi jak świnie (wirus świńskiej grypy, głównie A/H1N1, rzadziej wirus grypy typu C) i drób (kury, indyki, kaczki, gęsi, perliczki) (wirus ptasiej grypy, H5N1). Zakażenie człowieka wirusem ptasiej grypy może również nastąpić w wyniku kontaktu z piórami i odchodami zakażonych ptaków bądź spożycia surowych jaj lub niedogotowanego mięsa. Wirus grypy po wniknięciu do organizmu infekuje komórki jamy nosowo-gardłowej, skąd następnie rozprzestrzenia się w drogach oddechowych (krtani, tchawicy, oskrzelach) dzięki neuraminidazie rozrzedzającej śluz wydzielany przez komórki kubkowe. Cykl replikacyjny wirusa odbywa się w komórkach rzęskowych i kubkowych nabłonka oddechowego, prowadząc do ich zniszczenia. Skutkiem infekcji wirusowej jest zaburzenie struktury i prawidłowego funkcjonowania nabłonka dróg oddechowych, co z kolei otwiera drogę innym patogenom (np. bakteriom).
Cykl replikacyjny wirusa grypy polega na namnażaniu się (replikacji) wirusa we wnętrzu komórki gospodarza oraz składaniu i uwalnianiu potomnych cząstek wirusowych z zakażonej komórki w procesie pączkowania. Infekcja wirusowa rozpoczyna się w momencie adsorpcji cząstki wirusa na powierzchni komórki gospodarza zachodzącej w wyniku oddziaływania glikoproteiny osłonki (hemaglutyniny) ze specyficznym receptorem komórki nabłonka dróg oddechowych (kwasem sjalowym). Nukleokapsyd wirionu przenika następnie do wnętrza komórki gospodarza na drodze endocytozy; zachodzi trawienie płaszcza białkowego przez enzymy komórkowe prowadzące do uwolnienia kompleksu rybonukleoproteinowego (RNP) wirusa do cytoplazmy. Kompleks ten transportowany jest następnie do jądra komórkowego, gdzie przy udziale polimerazy RNA zależnej od RNA, wykorzystującej genom wirusowy jako matrycę, powstają nowe kopie wirusowego RNA. Pełnią one równocześnie funkcję mRNA uczestniczącego w translacji białek kapsydu (zachodzącej w cytoplazmie) i powierzchniowych glikoprotein osłonki wirusowej (zachodzącej w retikulum endoplazmatycznym i aparacie Golgiego). Glikoproteiny transportowane są do błony komórkowej, natomiast białka kapsydu z powrotem do jądra komórkowego, gdzie zachodzi składanie nukleokapsydu. Dojrzewanie wirusów zachodzi podczas pączkowania z zakażonej komórki; podczas przechodzenia przez błonę komórkową uzyskują swe osłonki lipidowe z powierzchniowymi glikoproteinami. Po uwolnieniu wirionów komórka gospodarza ulega zniszczeniu.
Grypa
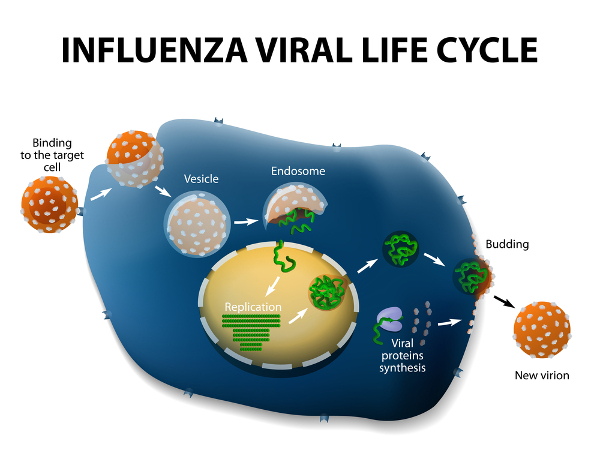
Wirusy grypy odpowiedzialne są za wywoływanie zakażeń układu oddechowego u ptaków, ssaków i ludzi, które określane są mianem grypy. Okres inkubacji wirusa grypy, czyli czas od momentu infekcji do pojawienia się pierwszych objawów chorobowych, jest krótki i wynosi przeważnie 1-2 dni. Objawy zakażenia wirusem grypy typu A (wywołującym większość infekcji) obejmują wysoką gorączkę (38-40°C), dreszcze, silne bóle mięśniowe i kostno-stawowe, bóle głowy, ogólne osłabienie, suchy kaszel, ból gardła oraz brak apetytu; u niemowląt i małych dzieci mogą pojawić się także dolegliwości żołądkowe (bóle brzucha, wymioty, biegunka). Objawy chorobowe ustępują po upływie ok. 5-7 dni; kaszel i uczucie osłabienie utrzymują się do 2 tygodni. Brak bądź niewłaściwe leczenie grypy może prowadzić do wystąpienia poważnych powikłań, które w ciężkich przypadkach mogą doprowadzić do śmierci. Do najczęstszych powikłań pogrypowych należą wtórne bakteryjne zapalenie płuc, grypowe zapalenie płuc, zapalenie krtani, zapalenie tchawicy, zapalenie oskrzeli, zaostrzenie przebiegu chorób przewlekłych (m.in. astmy, przewlekłej obturacyjnej choroby płuc, chorób układu krążenia), zapalenie mięśnia sercowego, zapalenie osierdzia, encefalopatia, zapalenie opon mózgowo-rdzeniowych, poprzeczne zapalenie rdzenia kręgowego, napady drgawkowe, zapalenie ucha środkowego oraz zapalenie mięśni.
Leczenie grypy obejmuje głównie leczenie objawowe polegające na odpoczynku w łóżku, dużej ilość snu, przyjmowaniu dużych ilości płynów, stosowaniu leków przeciwbólowych, leków przeciwgorączkowych, leków wykrztuśnych (w przypadku mokrego kaszlu), leków mukolitycznych rozrzedzających śluz gromadzący się w drogach oddechowych, leków przeciwkaszlowych bądź leków złożonych o jednoczesnym działaniu przeciwgorączkowym, przeciwbólowym i przeciwzapalnym. Leczenie przyczynowe grypy polega na przyjmowaniu leków przeciwwirusowych skutecznych w przypadku zakażeń wirusami grypy typu A i B, do których należą inhibitory neuraminidazy (np. oseltamiwir, zanamiwir); i działające wyłącznie na wirusy grypy typu A inhibitory kanału jonowego M2 (np. amantadyna, rymantadyna). Terapia lekami przeciwwirusowymi stosowana jest głównie u pacjentów narażonych na ciężki przebieg choroby i duże prawdopodobieństwo wystąpienia powikłań; optymalny czas rozpoczęcia terapii wynosi 48-72 godziny od momentu pojawienia się pierwszych objawów. Profilaktyka zakażeń wirusem grypy obejmuje szczepienia ochronne (powtarzane corocznie ze względu na dużą zmienność antygenową wirusów grypy, głównie wirusa grypy typu A) oraz środki ochrony indywidualnej (np. unikanie bliskiego kontaktu z osobami chorymi, zasłanianie ust i nosa podczas kaszlu bądź kichania).